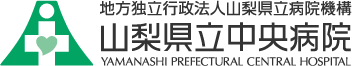内科(消化器)
スタッフ紹介
消化器内科部長
廣瀬純穂 ひろせすみお(平成19年卒、医学博士)
専門 肝胆膵疾患、胆道・膵臓領域の内視鏡治療
資格 日本内科学会(認定内科医)
日本消化器内視鏡学会(専門医・指導医)
日本消化器病学会(専門医・指導医)
日本肝臓病学会(専門医)
日本癌治療認定医機構(がん治療認定医)
日本内科学会JMECCインストラクター
日本救急医学会ICLSインストラクター
山梨県立病院機構理事長、東京大学名誉教授
小俣政男 おまたまさお(昭和45年卒、医学博士)
専門 肝臓病学、癌ゲノム医療
40年間、米国・千葉大・東大消化器内科で臨床・教育・研究 に従事、数多くの俊英を世に送り出す
病院長、炎症性腸疾患センター長
小嶋裕一郎 こじまゆういちろう(昭和58年卒、医学博士)
専門 消化管疾患、消化管の内視鏡治療、炎症性腸疾患
資格 日本消化器内視鏡学会(専門医・指導医)
日本消化器病学会(専門医・指導医)
日本内科学会(認定内科医)
ゲノム解析センター長、検査部副部長
望月 仁 もちづきひとし(昭和55年卒)
専門 肝胆膵疾患、癌ゲノム医療
資格 日本内科学会(総合内科専門医・指導医)
日本消化器内視鏡学会(専門医・指導医)
日本消化器病学会(専門医)
炎症性腸疾患科部長
浅川幸子 あさかわゆきこ(平成16年卒、医学博士)
専門 消化管疾患、消化管の内視鏡治療、炎症性腸疾患
資格 日本内科学会(総合内科専門医・指導医)
日本消化器内視鏡学会(専門医・指導医)
日本消化器内視鏡学会(甲信越支部評議員)
日本消化器病学会(専門医・指導医)
日本消化器病学会(甲信越支部評議員)
日本消化器病学会(本部評議員)
日本肝臓病学会(専門医)
日本癌治療認定医機構(がん治療認定医)
日本消化管学会(胃腸科専門医)
日本医師会(認定産業医)
栄養管理科部長
今井雄史 いまいゆうし(平成23年卒、医学博士)
専門 消化管疾患、消化管の内視鏡治療、炎症性腸疾患
資格 日本内科学会(認定内科医)
日本消化器内視鏡学会(専門医)
日本消化器病学会(専門医)
日本肝臓病学会(専門医)
内視鏡科部長
高岡慎弥 たかおかしんや(平成24年卒)
専門 消化管疾患、消化管の内視鏡治療、炎症性腸疾患
資格 日本内科学会(認定内科医)
日本消化器内視鏡学会(専門医)
日本消化器病学会(専門医)
日本肝臓病学会(専門医)
医長
芦澤 浩 あしざわひろし(平成26年卒)
専門 消化管疾患、消化管の内視鏡治療
資格 日本内科学会(認定内科医)
日本消化器内視鏡学会(専門医)
日本消化器病学会(専門医)
医長
天野博之 あまのひろゆき(平成28年卒)
専門 消化管疾患、消化管内視鏡治療、膵臓領域の内視鏡治療
資格 日本内科学会(内科専門医)
日本消化器内視鏡学会(専門医)
日本消化器病学会(専門医)
医師
遠山翔大 とおやましょうだい(平成29年卒、医学博士)
専門 肝胆膵疾患、胆道・膵臓領域の内視鏡治療
資格 日本内科学会(内科専門医)
日本消化器内視鏡学会(専門医)
日本消化器病学会(専門医)
専攻医
村田智祥 むらたともよし(令和2年卒)
専攻医
寺本駿也 てらもとしゅんや(令和4年卒)
専攻医
赤岡大地 あかおかだいち(令和6年)
専攻医
矢嶋 高 やじまたかし(令和6年)
診療科紹介
消化器内科では、食道・胃・小 腸・大腸からなる消化管や、肝臓・胆道・膵臓といった消化に関連した臓器を専門分野としています。消化器がんは、胃がん・大腸がん・膵がんに代表される疾患群です。また、急性胆管炎・急性膵炎・消化管出血などは、時に致死的となる急性疾患に分類されます。さらに、潰瘍性大腸炎やクローン病のように、患者様が長期にわたり付き合っていく必要がある慢性疾患もあります。
消化器がんはがん全体の約2/3を占めており、近年も増加しています。当科では自覚症状に乏しい根治可能な早期がんの診断に努めています。内視鏡治療の発達により、以前は外科手術としていた胃がんや大腸がんも内視鏡的に切除できることが増えてきました。また、根治が難しい症例に対し抗がん剤治療を用いた専門性の高い医療を提供しております。さらに当院では最先端の検査であるがんゲノムパネル検査を活用し、患者様に合った新規治療薬の探索に力を入れています。特に、2023年4月、当院は全国32か所に設置されている「がんゲノム拠点病院」に指定されました。血液やがん組織を用いて一度に多数の遺伝子異常を調べる事ができる癌遺伝子パネル検査を用い、自分に適した薬剤を選択する最先端のがんゲノム医療を提供しています。
当院はドクターヘリを有する県内唯一の高度救命救急センターであり、県民の3次救急を担当しています。このため当院では積極的に最重症の消化器疾患患者も数多く受け入れています。消化管出血や重症膵炎、急性胆管炎といった重篤な急性期疾患に対しても、積極的に受け入れ、速やかに質の高い医療を提供しています。
潰瘍性大腸炎やクローン病に代表される炎症性腸疾患に関しては、2022年4月より甲信越地方では初となる炎症性疾患センターを設置し、山梨県内の炎症性腸疾患患者の約70%を診療しています。当院では炎症性腸疾患に関する多数の治験に参加しており、今後の炎症性腸疾患治療の発展に貢献していくことを目指しています。
消化器内科では、「早くきれいに治す」を目標に、患者様に質の高い医療を提供しつつ、患者様に寄り添った診療を行っていきます。
「 診療実績 」
2009年4月の小俣理事長赴任を機に、より専門性の高い医療を提供するため、廣瀬純穂先生を中心とした肝胆膵グループと小嶋裕一郎先生を中心とした消化管グループに分けて診療を行っています。
2025年の1年間で、合計29,048名の外来患者を診察しました。そのうち他院より紹介頂いた患者は1,459人でした。週平均33.9人の入院に対応し、2025年の1年間で1,628人の入院患者を診療しました。
図1 内視鏡件数の推移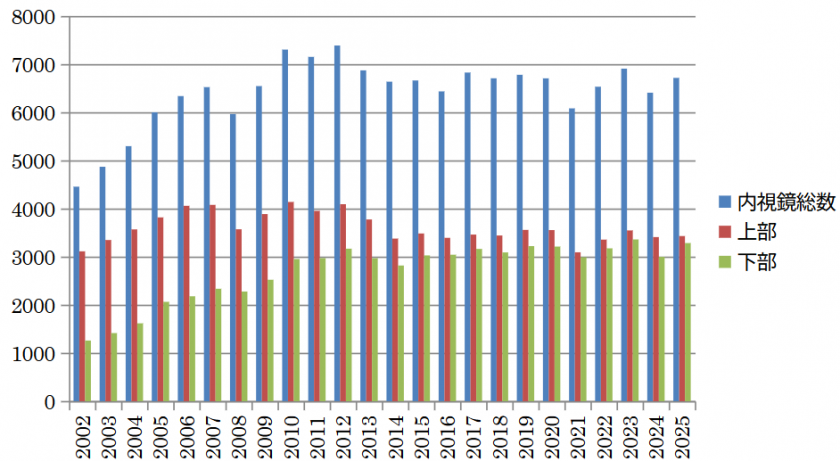
内視鏡件数の推移を(図1)に示します。2025年の1年間で延べ6,718件の内視鏡を行いました(上部消化管内視鏡3,432件、下部消化管内視鏡3,286件)。その他、より専門的な検査であるダブルバルーン小腸内視鏡は43件、小腸カプセル内視鏡は35件行いました。
また大腸ポリープ切除術(EMR/CSP)は2025年1年間で1,481件実施しています。当院の特徴として、多くの症例を入院ではなく外来で実施しています。
人員不足等の理由により近隣の病院が二次救急を縮小する中、消化管出血などの緊急内視鏡検査における当科の役割は大きく、県内の救命救急医療に重要な役割を果たしています。上部消化管出血に対する緊急止血術は年間205例、下部消化管出血に対する緊急止血術は114件行っています。消化管出血などの救急疾患では昼夜を問わず、積極的に緊急内視鏡を施行し、地域の高い需要に貢献できるよう努めています。
内視鏡的粘膜下層剥離術(ESD)
近年内視鏡の早期がんに対する診断、治療の進歩は目覚ましく早期発見、早期治療が主流となってきています。その根幹となっているのが内視鏡的粘膜下層剥離術(ESD)です。高い内視鏡技術が必要とされる内視鏡手技の一つです。件数の推移を図2に示します。2025年のESD件数は231件、その内訳は、食道29件、胃102件、十二指腸4件、大腸96件です。当院のESDでは比較的難易度の高い大腸がん症例に対するESDが多い特徴があります。
内視鏡的逆流防止粘膜切除術 (ARMS)
近年、胃酸が食道に逆流し、胸焼けや呑酸感などの症状を引き起こす食道胃逆流症(GERD)が増加しています。薬物治療で症状が十分に改善しない場合や、服用をやめると再発してしまう場合、当院では内視鏡治療も提案しています。当院で行っておりますARMS(内視鏡的逆流防止粘膜切除)は内視鏡を用いて胃の粘膜を剥離することで胃の入り口を引き締める新しい低侵襲な方法です。この処置は内視鏡だけで完結するため、体表に傷を作らず、これまでの外科手術に比べて体への負担が少ない利点があります。また、正確な診断と治療適応の判断を行うため、当院では事前に24時間pHモニタリング検査を行い、胃酸逆流の程度や症状との相関性を評価いたします。GERDの症状でお悩みの方は、まずは一度ご相談ください。
図2 ESD件数の推移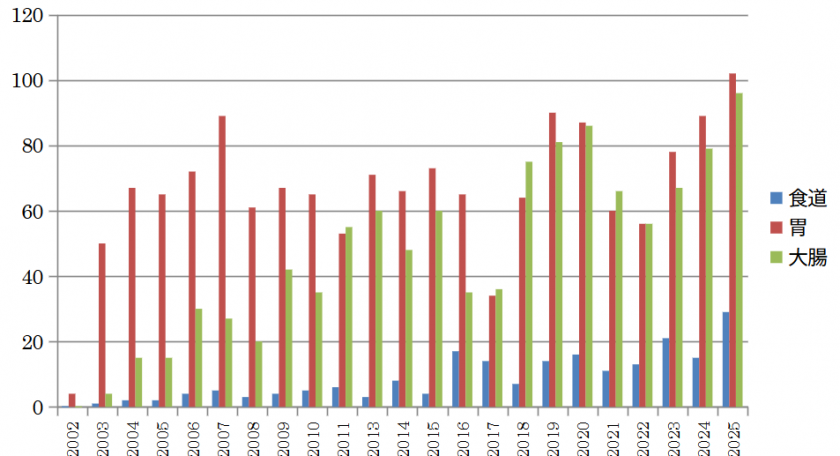
胆膵内視鏡
胆膵内視鏡は主に十二指腸を介して胆管や膵管へアプローチし、胆膵疾患の診断や治療を行うERCP関連手技と、経消化管から、先端に超音波を搭載した内視鏡を用いて、膵臓をはじめとする臓器を描出・穿刺をして他臓器にアプローチし診断や治療を加えるEUS関連手技に分類されます。非常に難易度の高い手技であり、消化器内科の中でも非常に熟練した技術を必要とします。当院では昼夜を問わず、積極的に質の高い処置を提供できるよう努めています。
ERCPは2025年の1年間で合計445件のERCPを行いました(図3)。総胆管結石などの良性疾患に対する胆道処置が305件(68.5%)、胆膵がんやその他の転移による胆道閉塞に対する胆道ドレナージが140件(31.5%)でした。特に悪性疾患に対する胆道閉塞部に対しては、より長持ちをする金属製の胆管ステント留置を行っております。2020年度以降では、高難易度とされるIDUS(管腔内超音波)やPOCS(胆道鏡下生検)による胆道がんでのより精度の高い術前範囲診断や、通常の内視鏡治療では除去不能な総胆管結石に対する胆道内電気水圧衝撃療法(EHL)等最先端の治療を積極的に行っています。また、術後再建腸管に対する胆道疾患治療として、ダブルバルーン小腸内視鏡下のERCPを1年間で22件実施しました。また特に胆道癌の患者様では、内視鏡下に採取した組織を用いて、積極的にがんゲノムパネル検査に提出する事を心がけており、診断や対症療法のみならず、がん自体の治療に直接結びつく医療を目指しています。
図3 ERCP件数の推移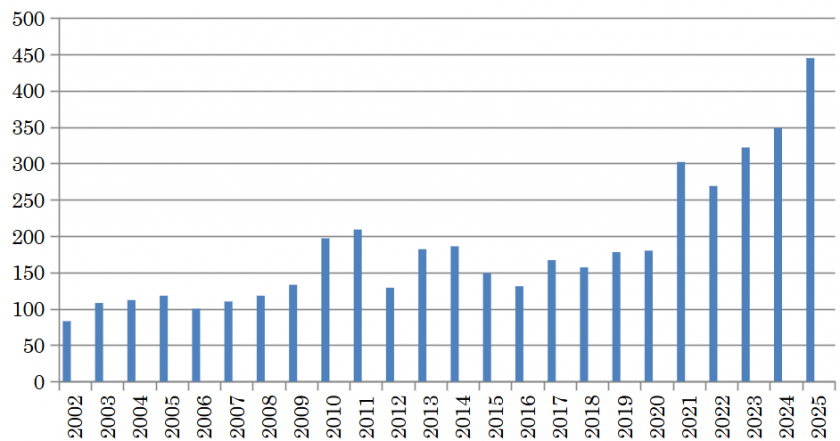
超音波内視鏡
内視鏡先端に超音波を装着し、消化管から膵臓や胆管を詳細に観察する検査法です。通常のエコーやCT検査、MRI検査では描出できない数mmの病変を観察する事が出来、さらに胃や十二指腸を通して針生検(FNA)を行うことが出来ます。当院では2018年より導入しております。観察やFNA目的の超音波内視鏡検査は増加し、2025年1年間で合計300件施行し、その内訳は通常観察188件、FNA 112件でした(図4)。さらに2021年より超音波用の造影剤(Sonazoid)を用いた、より緻密な観察が可能である造影超音波検査を導入し、17件に施行いたしました。既存のCT、MRCPでは発見困難な1cm以下の微小膵臓がんの発見例が増加しており、膵臓がんの予後の改善に貢献しています。
2021年より、FNA関連手技の一つとして、腸管と膵嚢胞腔に瘻孔を形成するダンベル型金属ステント(Hot AXIOS)を当院でも使用可能となりました。これにより、重症急性膵炎に合併する感染性膵嚢胞や症候性膵嚢胞に対し、適切な治療が可能となりました。さらに2025年6月より急性胆嚢炎に対しても保険適用が拡大されました。本手技は全国的に限られた認定施設のみで実施可能ですが、当院も認可を受け積極的に実施しています。2025年の1年間で6件に対して使用し高い治療効果が得られました。さらに近年では、超音波内視鏡を用いて腸管から胆管を穿刺し、ステントを使用して消化管と胆管をつなぐEUS-BD(超音波内視鏡ガイド下胆道ドレナージ)という高難易度の処置を行っており、2025年の1年間でEUS-HGS:16件、EUS-CDS:2件施行いたしました。
図4 超音波内視鏡件数の推移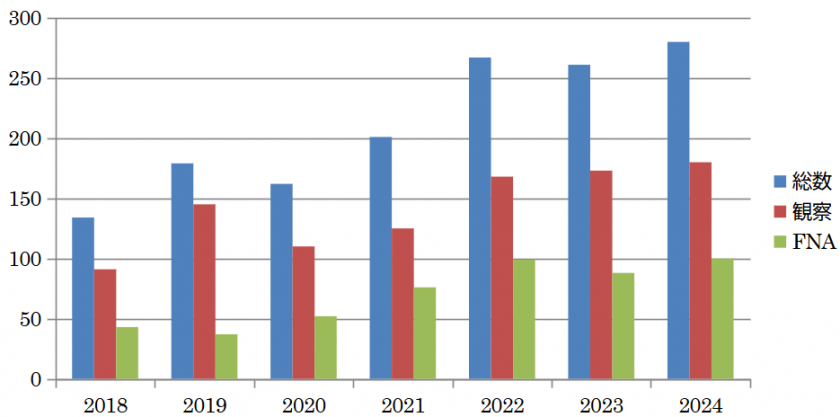
肝細胞がん
この分野の権威である帝京大学の小尾俊太郎教授を招聘し外来診療の多くを担っていただいています。ラジオ波治療(RFA)では、正確で苦痛の少ない肝がん治療を目標とし、11年には186件に施行し、治療数で全国ランキング15位になりましたが肝炎ウイルス治療の発展から減少の一途をたどっています。
腹部血管造影における肝動脈塞栓術(TACE)件数を(図5)に示します。2025年の1年間で24件施行しました。今後もTACEとRFAは、肝細胞がんに対する主要な治療法の一つです。
図5 TACE件数の推移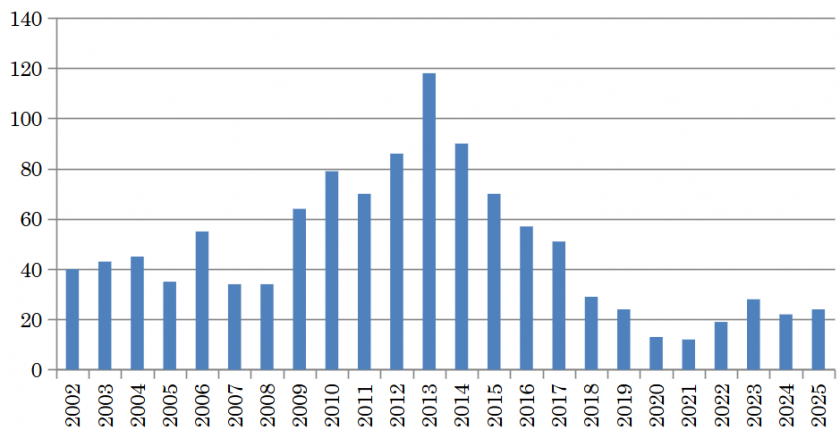
進行がんに対する化学療法
進行がんに対しても積極的に化学療法を実施し、可能な限り外来での治療を行うことで、患者様の負担軽減に努めています。各種がんに対し分子標的薬などの比較的新しい抗がん剤も積極的に導入し予後の改善を目指しています。MSI検査はほぼ全例に実施し2017年に胃がんに対し認可された免疫チェックポイント阻害薬(ICI)も積極的に使用しています。また、東京大学を中心としたがん遺伝子パネル検査も積極的に活用し患者の予後改善に努めております。
炎症性腸疾患
2022年4月より甲信越地方では初となる炎症性腸疾患センターを設置しました。2025年の1年間で潰瘍性大腸炎 528名、クローン病患者 134名が通院しています。このうち特定疾患に登録されている潰瘍性大腸炎は県内650名中250名(38.5%)、クローン病216名中100名(46.3%)が当院に通院されており、山梨県内の炎症性腸疾患患者の多くを診療しております。難治症例の紹介も多く山梨県の炎症性腸疾患センターの役割をはたしています。診療方針として、なるべく入院ではなく外来でのadvanced therapyの導入を進め、不要な入院を避け、患者様の体力の低下を防ぐように留意しております。また、当院では炎症性腸疾患に関する多数の治験に参加しており、今後の炎症性腸疾患治療の発展に貢献していく事を目指しております。