<トピックス(1)>
内科(血液) <トピックス(1)>
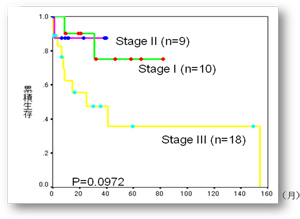
最近の多発性骨髄腫治療
1960年代から行われてきたMP療法に変わり、1990年代から自家造血幹細胞移植、2000年代から新規薬剤といわれるサリドマイド、レナリドマイド、ボルテゾミブが使用できるようになり従来より治療の効果がみられるようになってきています。 またゾレドロン酸点滴により骨の痛みや骨折が防げるようになってきています。
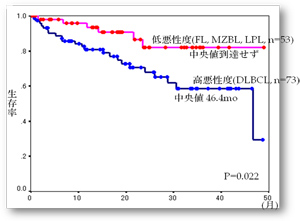
最近の悪性リンパ腫治療
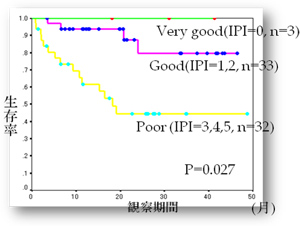
1970年代に開発されたCHOP療法を基本にCD20に対するモノクローナル抗体であるリツキシマブ、難治性リンパ腫 に対する造血幹細胞移植、低悪性度リンパ腫に対するゼヴァリン等の導入により治療効果がみられるようになっています。 びまん性大細胞型B細胞性リンパ腫を代表とする中高悪性度リンパ腫については(1)年齢、(2)病期、(3)LDH値、(4)節外病変数、 (5)performance status(PS)の5つの因子によりリスク分類されており当院における予後リスク別生存率は図4のようになっています。
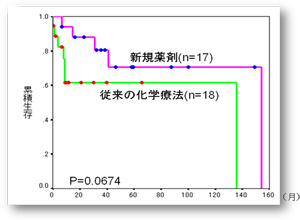
最近の慢性骨髄性白血病治療
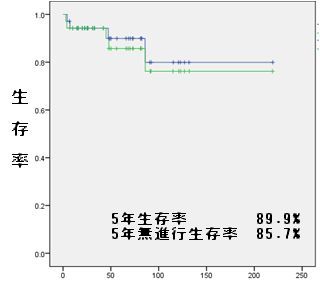
これまでインターフェロンや同種造血幹細胞移植によって長期生存は5割程度しか見込めませんでしたが2001年のグリベック治療開始以来劇的に治療効果が見られるようになってきています。 さらに2009年3月より第二世代チロシンキナーゼインヒビターといわれるタシグナ、スプリセルがわが国でも使用可能となりました。 2011年からはタシグナ、スプリセルが初発時から使用できるようになり、診断早期の段階で白血病を急速に抑え込むことができるようになっています。 現在は、これらのお薬を継続内服していただくことが一番大事ですが、きちんと内服している方の中には治癒と思われる症例も見られてきており、今後は治癒が目標の疾患になっていくものと思われます。
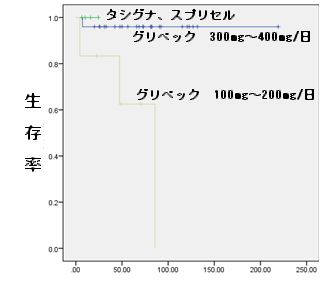
当院の薬剤別の予後です(図6)。 第二世代チロシンキナーゼインヒビター(タシグナ、スプリセル)については初発時から使えるようになって間もないため、 もう少し観察期間が必要と思われますが、グリベックについては400mg~300mg/日内服される方の方が 100mg~200mg/日内服される方より明らかに白血病の進行を遅らせることができています。
造血幹細胞移植の種類
ひとことで「造血幹細胞移植(骨髄移植)」といっても用いる造血幹細胞の種類、採取方法によりいろいろな移植方法があります。
ドナーによる違い
| 自家造血幹細胞移植 | 患者さん自身の造血幹細胞を使う移植方法です。 ドナー(造血幹細胞を提供してくれる人)を探す必要はありませんが、前もって自分の造血幹細胞を保存する必要があります。 同種造血幹細胞移植(後述)に比べ安全に移植することができ後遺症もほとんどありませんが、 移植後の再発は同種造血幹細胞移植より多い傾向があります。 |
| 同種造血幹細胞移植 | 健康なドナーの造血幹細胞を患者さんに移植する方法です。 HLA(白血球の血液型)の一致したドナーを探す必要があります。 HLAは血縁兄弟間で一致する確率が一番高いといわれています。 血縁の方でHLAの一致した方がいらっしゃらない場合やいても協力が得られない場合は 骨髄バンクや臍帯血バンクに登録し非血縁(血のつながっていない他人)の方でHLAの一致した方から造血幹細胞の提供を受けることになります。 |
採取方法による違い
| 骨髄移植 | 半世紀の歴史のある移植方法です。 ドナーさんは全身麻酔をかけられ手術室でうつぶせになってお尻の骨の骨髄を専用の針で吸引し集められます。 集めた骨髄を患者さんに点滴します。
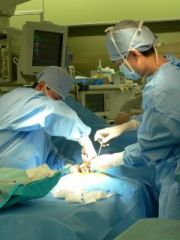 ドナーの骨盤に針を刺して 骨髄を採取します 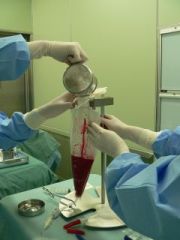 採取した骨髄液を バッグに集めます
|
| 末梢血幹細胞移植 | 1980年代後半より普及してきた移植方法です。 ドナーさんの骨髄の造血幹細胞が末梢血中に流れ出すようなお薬を5日間くらい皮下注射し、 末梢血に流れ出してきた造血幹細胞を血球分離装置を使って集めます。 集まった造血幹細胞を患者さんに点滴します。 ドナーさんは全身麻酔の必要はありません。 採取は腕の太い血管に針を刺して献血ルームの成分献血のような具合で行います。 採取後、すぐに使わないときは凍結し保存しておきます。
|
| 臍帯血移植 | 1990年代から普及してきた移植方法です。 赤ちゃんが生まれてきたときのへその緒の血液には造血幹細胞が含まれており、これを利用する方法です。 各地に臍帯血バンクがありそこにすでに利用可能な臍帯血が凍結保存されています。 移植のときは患者さんのHLAと一致した臍帯血をバンクから取り寄せ解凍後患者さんに注射します。 ドナーの不利益がほとんどない、移植する造血幹細胞を手に入れるのに時間がかからないという利点がありますが、 臍帯血に含まれる造血幹細胞は上記の骨髄移植や末梢血幹細胞移植に比べ1/10~1/20程度と少ないため移植後の骨髄の回復に時間がかかるという欠点があります。
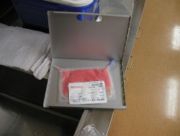
 臍帯血バンクから取り寄せた 凍結臍帯血  解凍後、シリンジに吸引 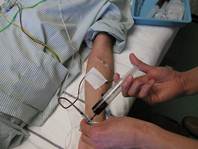 患者様に末梢静脈から輸注 臍帯血造血幹細胞が患者様に生着し増殖するまで無菌室で過ごしていただきます。
|
【 造血幹細胞移植の種類 】
| 自家造血幹細胞移植 | 自家骨髄移植 自家末梢血幹細胞移植 |
| 同種造血幹細胞移植 (血縁、非血縁) |
同種骨髄移植 同種末梢血幹細胞移植 臍帯血移植 |